فعالیت آموزش مداوم اتوپلاستی
اتوپلاستی یا جراحی تغییر شکل گوش، یک عمل زیبایی و ترمیمی است که برای اصلاح بدشکلیها یا بینظمیهای لاله گوش، مانند گوشهای برجسته، عدم تقارن یا عدم رشد کافی، طراحی شده است. هدف این عمل، بازیابی تناسبها و تراز طبیعی لاله گوش، بهبود ظاهر زیباییشناختی و اعتماد به نفس بیمار است. درک دقیق آناتومی لاله گوش، شامل ابعاد، زوایا و روابط ساختاری، برای دستیابی به نتایج مطلوب در عین حفظ عملکرد و جلوگیری از عوارض ضروری است. اتوپلاستی اغلب روی کودکان و بزرگسالان انجام میشود و با تکنیکهایی که بر اساس آناتومی و اهداف هر بیمار متفاوت است، به بدشکلیهای مادرزادی یا اکتسابی گوش میپردازد.
پزشکانی که در این دوره شرکت میکنند، دانش جامعی از آناتومی لاله گوش، تکنیکهای جراحی و معیارهای انتخاب بیمار برای اتوپلاستی کسب میکنند. آنها رویکردهای مبتنی بر شواهد برای ارزیابی قبل از عمل، برنامهریزی جراحی، مراقبتهای پس از عمل و استراتژیهایی برای به حداقل رساندن عوارض را میآموزند. این دوره همچنین بر ارتباط و همکاری مؤثر در تیم بین حرفهای برای بهبود نتایج بیمار و تضمین مراقبت با کیفیت بالا و بیمار محور تأکید دارد.
اهداف اتوپلاستی
تعیین شایعترین موارد نیاز به جراحی زیبایی گوش (اتوپلاستی) و تمایز قائل شدن بین کاندیداهای جراحی و کاندیداهای مدیریت محافظهکارانه.
اجرای تکنیکهای جراحی مبتنی بر شواهد برای اصلاح گوشهای برجسته، عدم تقارن و سایر ناهنجاریهای گوش و در عین حال به حداقل رساندن عوارض.
ارزیابی نتایج پس از عمل، تشخیص عوارض اولیه و دیررس برای اطمینان از نتایج مطلوب بهبودی و زیبایی.
همکاری با تمام اعضای تیم بینحرفهای، ارائه مراقبتهای نمونه برای بیماران مبتلا به ناهنجاریهای گوش که تحت عمل جراحی زیبایی گوش قرار میگیرند تا نتایج جراحی را بهینه کرده و عوارض را به حداقل برسانند
علل ایجاد اتو پلاستی در کودکی
ناهنجاریهای مادرزادی گوش در حداکثر 20٪ از تولدهای زنده رخ میدهد که از نظر شدت از عدم تقارن خفیف تا فقدان کامل گوش خارجی متغیر است.[1] از جمله شایعترین ناهنجاریها میتوان به “گوش افتاده” اشاره کرد که در آن آنتیهلیکس به طور ناقص تا شده است و “گوش فنجانی” که در آن کاسه گوش به دلیل غضروف اضافی به طور غیرمعمول عمیق است (به تصویر مراجعه کنید. ناهنجاری گوش افتاده). به طور کمتر رایج، بیماران با ناهنجاریهای دیگری از جمله گوش استال، کریپتوتیا و میکروتیا مراجعه میکنند؛ اصلاح این ناهنجاریها ممکن است نیاز به هر چیزی از قالبگیری گوش نوزاد برای چند هفته اول زندگی تا ساخت کل لاله گوش با استفاده از غضروف دندهای، فلپهای فاسیایی و پیوند پوست داشته باشد. با این حال، اتوپلاستی صرفاً برای اصلاح ناهنجاریهای مادرزادی به کار نمیرود. این روش همچنین ممکن است برای ترمیم بدشکلیهای اکتسابی لاله گوش ناشی از ضربه، مانند “گوش گل کلمی” (به تصویر گوش گل کلمی مراجعه کنید) استفاده شود.
در حالی که روشهای زیادی برای اصلاح ناهنجاریهای مادرزادی لاله گوش ایجاد شده است، تکنیکهای برجسته نسبتاً کم هستند. در سال 1963، موستارده گزارش داد که از بخیههای کونکوسکافال برای ایجاد یا اصلاح چین آنتیهلیکال استفاده کرده و ظاهر لاله گوش را بهبود بخشیده و برجستگی آن را کاهش داده است.[2] فورناس ۵ سال بعد، قرار دادن بخیههای کونکوماستوئید بین پریوست ماستوئید و قسمت خلفی کاسه گوش را برای کاهش برجستگی بیش از حد لاله گوش، که به عنوان پرومیناوریس نیز شناخته میشود، توصیف کرد.[3] برای ناهنجاریهای شدیدتر، به ویژه میکروتیا، برنت تجربه ۲۰ ساله خود را با یک عمل ۴ مرحلهای در سال ۱۹۹۲ منتشر کرد و متعاقباً یک عمل ۲ مرحلهای توسط ناگاتا در سال بعد رواج یافت.[4][5] با این حال، فراتر از این تکنیکهای شناخته شده، طیف گستردهای از مداخلات در طول دهههای متمادی برای رسیدگی به ناهنجاریهای مادرزادی و اکتسابی لاله گوش تکامل یافته است.
به: آناتومی و فیزیولوژی مراجعه کنید
رشد گوش با پلاکود شنوایی آغاز میشود که در هفته سوم بارداری ظاهر میشود. غضروف الاستیک لاله گوش از اکتودرم قوسهای حلقی اول و دوم یا “شاخهای” تا هفته ۶ از طریق برآمدگیهای هیس شروع به تشکیل میکند. تپهها ۶ برآمدگی هستند که در ۲ ردیف ۳ تایی ایجاد میشوند، ردیف اول (تپههای ۱-۳) از اولین قوس حلقی و ردیف دوم (تپههای ۴-۶) از دومین قوس حلقی منشأ میگیرند. رابطه بین ۳ تپه اول هیس و غضروف مکل اولین قوس حلقی، تطابق میکروتیا و میکروزومی نیمهصورتی را تأیید میکند.
در مورد اینکه کدام ساختارهای گوش از کدام تپههای هیس ایجاد میشوند، بحثهایی وجود دارد، اما یک نظریه رایج این است که تپه اول به تراگوس، دومی به ساق مارپیچی و سومی به مارپیچ تبدیل میشود. تپه چهارم به ساق ضد مارپیچی، پنجمی به ساقه ضد مارپیچی و ششم به ضد تراگوس تبدیل میشود.[6] لوبول گوش که غضروف ندارد، از تپهها ایجاد نمیشود. با این حال، بقیه لاله گوش توسط غضروف پشتیبانی میشود و پوست قسمت قدامی لاله گوش محکم به آن میچسبد.در عین حال، یک لایه آرئولار شل بین پوست و غضروف در قسمت خلفی وجود دارد.
عصب رسانی گوش خارجی پیچیده است و شامل اعصاب جمجمهای متعددی میشود، از جمله عصب گوش گیجگاهی از عصب سه قلو در قسمت قدامی، شاخه عصب جاکوبسون از عصب زبانی-حلقی در گوش میانی، شاخه عصب آرنولد از عصب واگ در مجرای شنوایی خارجی، اعصاب از شبکه گردنی دوم و سوم در قسمت خلفی و تحتانی (به ترتیب به عنوان اعصاب گوش کوچک و گوش بزرگ) و شاخه حسی گوش عصب صورت در مجرای شنوایی خارجی (به تصویر مراجعه کنید. نواحی حسی سر). [7] در نتیجه، دستیابی به بیحسی موضعی کافی میتواند دشوار باشد.
عضلات خارجی گوش، شامل عضله لاله گوش فوقانی، عضله تمپوروپاریتالیس، عضله لاله گوش خلفی و عضله لاله گوش قدامی، و همچنین عضلات داخلی – مارپیچ بزرگ و کوچک، تراژیکوس، آنتی تراژیکوس و عضلات لاله گوش عرضی و مایل – همگی توسط عصب صورت عصبدهی میشوند. با این حال، این عضلات تا حد زیادی به شکل، عملکرد یا بازسازی لاله گوش بیربط هستند (به تصویر. عضلات گوش مراجعه کنید). گوش خارجی خونرسانی خود را از طریق شریان تمپورال سطحی در جلو و شریانهای لاله گوش خلفی و پسسری کوچک در عقب – همه شاخههای سیستم کاروتید خارجی – دریافت میکند و از طریق شاخههای سیستمهای وریدی ژوگولار خارجی و داخلی، عمدتاً وریدهای لاله گوش سطحی و خلفی، تخلیه میشود (به تصاویر. شریانهای سر و صورت و وریدهای پوست سر مراجعه کنید).
در اتوپلاستی استاندارد، بهبود تعریف آنتیهلیکس و تنظیم کاسه گوش از جمله رایجترین مانورها هستند. آنتیهلیکس، چین منحنی شکلی بین مارپیچ و کاسه حلزونی است. این چین در پایین به آنتیتراگوس ختم میشود؛ در بالا، به ساقههای بالایی و پایینی تقسیم میشود که همراه با خود مارپیچ، حفره مثلثی را تشکیل میدهند (به تصویر. آناتومی سطح لاله گوش مراجعه کنید). مارپیچ، لبه بیرونی لاله گوش را تشکیل میدهد و از ساقه مارپیچی یا “ریشه” شروع میشود که کاسه حلزونی را به سیمبا کونکا در بالا و کاووم کونکا در پایین جدا میکند. از آنجا، مارپیچ به صورت مارپیچی به سمت جلو و بالا، عقب و پایین به سمت لوبول میرود. با وجود اینکه به نظر میرسد یک برآمدگی خوشفرم است، قسمت پایینی مارپیچ فاقد غضروف در زیر دم حلزونی است، که دانستن آن هنگام تلاش برای تنظیم قسمت پایینی لاله گوش، به ویژه در مورد یک لوبول برجسته، مهم است (به تصویر. سطح جمجمهای غضروف لاله گوش راست مراجعه کنید).
سایر ساختارهای قابل توجه لاله گوش عبارتند از تراگوس، که یک برجستگی غضروفی است که از مجرای شنوایی خارجی محافظت میکند؛ توبرکل داروین، که یک ضخیم شدن موضعی در قسمت خلفی مارپیچ است که در همه لاله گوشها وجود ندارد؛ شیار بین تراگوسی بین تراگوس و آنتی تراگوس؛ و حفره اسکافوئید، که مارپیچ را از آنتی هلیکس جدا میکند. هر یک از این ساختارها ممکن است بدشکل باشند، اما خوشبختانه، کاهش شنوایی هدایتی قابل توجه بالینی ناشی از ناهنجاریهای لاله گوش نیست، مگر اینکه تنگی یا آترزی کانال شنوایی خارجی وجود داشته باشد.
دانش پایهای از آناتومی طبیعی لاله گوش برای درک موارد استفاده از اتوپلاستی ضروری است. آناتومی طبیعی لاله گوش به شرح زیر است:
ابعاد
ارتفاع عمودی لاله گوش 5.5 تا 6.5 سانتیمتر است.[8]
عرض لاله گوش تقریباً 55٪ از ارتفاع آن است که به طور متوسط حدود 35 میلیمتر است.
جهت و تناسبات
راس لاله گوش با زاویه 15 درجه به سمت عقب چرخیده و لاله گوش خلفی (از برآمدگی داروین تا لوبول) را موازی با پشت بینی قرار میدهد.
طول لاله گوش با بینی مطابقت دارد و از سطح ابرو تا پره بینی امتداد مییابد.
زاویهها
زاویه کونکوماستوئید (جمجمه تا کاسه کونکای خلفی) تقریباً 90 درجه است.
زاویه کونکواسکافال (کاسه کونکای خلفی تا حفره اسکافوئید) تقریباً 90 درجه است.
زاویه اوریکولوسفال (جمجمه تا مارپیچ) 20 تا 30 درجه است.[8]
برجستگی مارپیچی
قطب فوقانی 10 تا 12 میلیمتر از ماستوئید فاصله دارد.
لبه مارپیچی میانی 16 تا 18 میلیمتر است.
لوبول فوقانی تقریباً 20 میلیمتر است.[7]
این اندازهگیریها، ارزیابی و اصلاح در روشهای جراحی زیبایی گوش (اتوپلاستی) را هدایت میکنند.
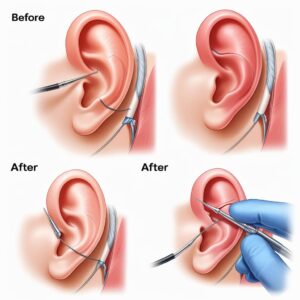
اتو پلاستی
موارد مصرف
موارد مصرف برای جراحی زیبایی گوش (اتوپلاستی) شامل طیف گستردهای از ناهنجاریهای مادرزادی و اکتسابی گوش است که بر ظاهر زیبایی و سلامت روانی-اجتماعی تأثیر میگذارند. این بخش، سناریوهای بالینی کلیدی که در آنها جراحی زیبایی گوش (اتوپلاستی) در نظر گرفته میشود را شرح میدهد و بر انگیزههای عملکردی، زیبایی و روانی برای مداخله و معیارهای انتخاب بیمار برای بهینهسازی نتایج تأکید میکند. پرومیناوریس، رایجترین مورد مصرف برای جراحی زیبایی گوش، زمانی رخ میدهد که این اندازهگیریها به طور قابل توجهی فراتر از حد معمول باشند، معمولاً زمانی که زاویه گوش و سر بیشتر از 30 درجه باشد. این وضعیت تقریباً در 5٪ از افراد سفیدپوست دیده میشود.
فردی است و عموماً ناشی از عمق بیش از حد کاسه گوش و محو شدن آنتیهلیکس است.[9] پرومیناوریس میتواند به صورت اتوزومال غالب به ارث برسد و بسیاری از بیماران سابقه خانوادگی را گزارش میدهند.
فراتر از پرومیناوریس، ناهنجاریهای متعدد دیگری ممکن است نیاز به مداخله جراحی داشته باشند، از جمله گوش استال (به تصویر. بدشکلی گوش استال مراجعه کنید)، کریپتوتیا (به تصویر. کریپتوتیا مراجعه کنید)، میکروتیا (به تصویر. طبقهبندی مارکس از میکروتیا مراجعه کنید)، گوش گل کلمی (به تصویر. گوش گل کلمی مراجعه کنید) و بسیاری از بدشکلیهای دیگر که نامی ندارند. با توجه به اینکه این ناهنجاریها معمولاً باعث کاهش شنوایی نمیشوند، مداخله معمولاً زمانی انجام میشود که بیمار بتواند به این عمل رضایت دهد و انگیزه همکاری با رژیم مراقبتهای پس از عمل را داشته باشد. این معمولاً در حدود سن 5 تا 6 سالگی اتفاق میافتد، همزمان با زمانی که کودکان مبتلا به بدشکلیهای گوش ممکن است در مدرسه مورد تمسخر قرار گیرند و زمانی که لاله گوش به 80 تا 90 درصد از اندازه بزرگسالی خود رسیده است. با این حال، برای بازسازیهای پیچیدهتر، مانند میکروتیا درجه بالا، جراحان ممکن است تا رسیدن بیمار به سن ۱۰ سالگی صبر کنند تا از رشد مقدار کافی غضروف دندهای برای تهیه مواد برای پیوند اطمینان حاصل شود.
موارد منع مصرف
موارد منع مصرف اتوپلاستی شامل عوامل پزشکی، رفتاری و رشدی است که ایمنی، بهبودی یا نتایج جراحی را به خطر میاندازد. عفونتهای فعال گوش، بیماریهای مزمن کنترل نشده مانند دیابت یا فشار خون بالا و اختلالات انعقادی، خطر عوارضی مانند بهبود ضعیف زخم یا خونریزی بیش از حد را افزایش میدهند. به طور مشابه، بیمارانی که انتظارات غیرواقعی دارند یا اختلال بدشکلی بدن دارند، ممکن است از این عمل سودی نبرند، زیرا نارضایتی اغلب با وجود اصلاح ادامه مییابد. همچنین برای بیمارانی که بعید است از مراقبتهای بعد از عمل پیروی کنند، مانند کودکان خردسال که مستعد آسیب زخم یا عدم تحمل پوشیدن هدبند هستند، احتیاط توصیه میشود.
بیمارانی که در فعالیتهایی شرکت میکنند که لاله گوش را در معرض ضربه قرار میدهد، مانند ورزشهای تماسی، باید اتوپلاستی را به تعویق بیندازند، به خصوص برای ترمیم ناهنجاریهای گوش گل کلمی. زمانبندی نیز برای روشهای خاص بسیار مهم است: بازسازی میکروتیا با غضروف دندهای اتولوگ باید تا زمانی که کودک به اندازه کافی رشد نکرده باشد تا غضروف کافی برای پیوند ایجاد شود، به تعویق بیفتد، در حالی که قالبگیری گوش نوزاد باید در 3 هفته اول زندگی به دلیل کاهش انعطافپذیری غضروف گوش شروع شود. انتخاب مناسب بیمار و مشاوره دقیق برای اطمینان از نتایج ایمن و مؤثر حیاتی است.
به بخش زیر مراجعه کنید:
تجهیزات
تجهیزات مورد نیاز برای جراحی زیبایی گوش (اتوپلاستی) برای موارد پرومیناوریس، استال گوش یا کریپتوشیا شامل موارد زیر است:
بیحسکننده موضعی
ماژیک پوست
خطکش، متر نواری یا کولیس
دسته اسکالپل شماره ۳ بارد-پارکر با تیغه شماره ۱۵
الکتروکوتر تکقطبی یا دوقطبی
ساکشن
گاز
قیچی تشریح: بلفاروپلاستی کای، استرابیسم یا متزنباوم کوچک
فورسپس: آدسون-براون یا کاستروویجو ۰.۵ میلیمتری
قلابهای پوستی: جوزف دو شاخ، ۱۰ میلیمتری
نگهدارنده سوزن: هالسی، وبستر یا کاستروویجو
بخیه: پلیاستر یا پلیپروپیلن ۴-۰، پلیگلکاپرون ۴-۰، روده ساده یا کرومیک ۵-۰
قیچی بخیه
درن کوچک پنروز یا نوار لاستیکی
لوازم پانسمان ماستوئید یا کیت پانسمان گلساکو
تجهیزات اضافی مورد نیاز برای گوش گلکلم شامل موارد زیر است:
پانچهای بیوپسی در اندازههای مختلف: ۳ میلیمتر، ۴ میلیمتر، ۵ میلیمتر، ۶ میلیمتر
مته با برش ۴ میلیمتر و ۶ میلیمتر و فرزهای الماسی
تجهیزات اضافی مورد نیاز برای میکروتیا شامل موارد زیر است:
اسکالپل تیغه شماره ۱۰
فورسپس دیبکی
رترکتورهای خودنگهدار ویتلانر
رترکتورهای ارتش-نیروی دریایی
لوازم جانبی فریر و کاتل
به بخش زیر مراجعه کنید:
پرسنل
بیماران بزرگسال ممکن است تحت بیحسی موضعی تحت عمل جراحی اتوپلاستی برای پرومیناوریس یا استال گوش قرار گیرند، اما اکثر اتوپلاستیها نیاز به اتاق عمل و بیهوشی عمومی دارند. بنابراین، علاوه بر جراح و پرستار، به یک تکنسین جراحی و یک متخصص بیهوشی نیز نیاز است. یک دستیار جراحی نیز مفید است، به خصوص برای موارد پیچیدهتر، مانند بازسازی میکروتیا.
به بخش زیر مراجعه کنید:
آمادگی
قبل از جراحی، صرف نظر از اینکه عمل برنامهریزی شده یک طرفه یا دو طرفه باشد، باید از هر دو گوش بیمار برای مرجع حین عمل عکس گرفته شود. این عکسها باید در طول جراحی در اتاق عمل نصب شوند. همچنین باید اندازهگیریهایی انجام شود که ممکن است شامل برجستگی لاله گوش در مارپیچ فوقانی، میانی و لوبول فوقانی یا محل لاله گوش نسبت به یک نقطه ثابت برای بازسازی میکروتیا، مانند کانتوس جانبی یا پره بینی باشد.
آمادهسازی برای مورد دوم بسیار زمانبرتر از اتوپلاستی استاندارد است و آمادهسازی لازم به روش انتخاب شده و مرحله عمل بستگی دارد. برای مرحله اول، به یک الگوی لاله گوش طبیعی نیاز خواهد بود. این ممکن است به چیزی بیش از ردیابی با یک نشانگر دائمی روی استات یا فیلم اشعه ایکس نیاز نداشته باشد یا ممکن است با چاپ سهبعدی (3D) انجام شود. استفاده از چاپگرهای سهبعدی بسیاری از جنبههای جراحی را متحول کرده است و این فناوری را میتوان در بازسازی میکروتیا برای تولید یک الگوی دقیق از گوش طبیعی برای تسهیل برداشت پیوند غضروف دندهای و لاله گوش استفاده کرد.
مونتاژ سازه گوش یا حتی تولید یک ایمپلنت زیست سازگار که منعکس کننده گوش طبیعی باشد.[10][11]
تکنیک یا درمان
اتوپلاستی شامل انواع تکنیکهای جراحی است که برای اصلاح بدشکلیهای گوش، بهبود تقارن و افزایش زیبایی کلی در عین حفظ ظاهر و عملکرد طبیعی طراحی شدهاند. این تکنیکها برای رسیدگی به بدشکلیهای خاص، آناتومی بیمار و اهداف زیباییشناسی طراحی شدهاند و مراقبتهای فردی و نتایج جراحی بهینه را تضمین میکنند.
بیهوشی برای اتوپلاستی
هنگامی که تحت بیهوشی عمومی انجام میشود، تزریق محلول بیحسی موضعی حاوی اپینفرین (مانند 1٪ لیدوکائین با 1:100000 اپینفرین) به نواحی برش و تشریح برنامهریزی شده، خونریزی حین عمل و نیاز به تجویز مواد مخدر را در طول جراحی محدود میکند. با این حال، باید مراقب بود که از تزریق حجم زیاد خودداری شود زیرا میتواند شکل لاله گوش را تغییر دهد، به ویژه هنگامی که به قسمت قدامی گوش نفوذ میکند. به همین دلیل، اندازهگیری برجستگی لاله گوش همیشه باید قبل از تزریق بیحسی موضعی انجام شود. اگر قرار است این عمل تحت بیحسی موضعی انجام شود، از یک بلوک “الماس” دور لاله گوش برای هدف قرار دادن اعصاب لاله گوش بزرگ، پسسری کوچک و لاله گوش گیجگاهی استفاده میشود. ممکن است تزریق اضافی در داخل کاسه گوش نزدیک مجرای شنوایی خارجی برای بیحس کردن شاخه حسی لاله گوش عصب صورت لازم باشد (به تصویر بلوک گوش الماس مراجعه کنید). پس از تزریق، صورت بیمار باید تمیز شود و هر دو گوش و تا حد امکان از صورت در معرض دید قرار گیرد تا نقاط مرجع در طول جراحی فراهم شود.
واکسن گاردیسان دقیقاً چیست و چگونه کار میکند ؟
اتوپلاستی برای پرومیناوریس
اتوپلاستی استاندارد با برداشتن یک بخش دوکیشکل از پوست و بافت نرم از قسمت خلفی لاله گوش، که تقریباً در وسط بین لبه مارپیچی و شیار پشت لاله گوش قرار دارد، آغاز میشود (به تصویر اتوپلاستی برای پرومیناوریس، قسمت 1 مراجعه کنید). برش از قطب تحتانی کاسه گوش تا نقطهای تقریباً ۱۵ میلیمتر پایینتر از لبه مارپیچی فوقانی انجام میشود؛ عرض برش تقریباً ۱۵ تا ۲۰ میلیمتر است، بسته به اینکه چه مقدار برآمدگی گوش وجود دارد و چه مقدار پوست پس از کاهش آن احتمالاً اضافی خواهد بود. با این حال، برداشتن پوست به طور قابل توجهی در کاهش برجستگی گوش نقش نخواهد داشت. تلاش برای افزایش میانیسازی گوش با برداشتن تهاجمی پوست، احتمالاً منجر به محو شدن شیار پشت گوش میشود.
اگر بخیههای موستارد برنامهریزی شده باشد، یک صفحه سوپراپریکوندری ایجاد میشود و تقریباً تا لبه مارپیچی، از قطب فوقانی لاله گوش تا سطح آنتیتراگوس، دنبال میشود. اگر قرار است بخیههای فورناس زده شود، همین صفحه به سمت خلف به سمت ماستوئید دنبال میشود. به محض اینکه غضروف کاسه گوش شروع به انحنای قدامی کرد، برش باید به سمت عقب و دور از پریکندریوم انجام شود تا از آسیب به قسمت خلفی مجرای شنوایی خارجی جلوگیری شود. پس از رسیدن به استخوان ماستوئید، بخشی از بافت نرم که معمولاً شامل عضله خلفی گوش است با الکتروکوتر برداشته میشود، به اندازهای که امکان میانی شدن کاسه گوش فراهم شود و دقت میشود که پریوست دست نخورده باقی بماند تا بخیههای Furnas محکم شوند. به دلیل تقسیم عضله خلفی گوش، اکثر بیمارانی که قبل از عمل میتوانستند گوشهای خود را تکان دهند، پس از عمل در تکان دادن گوشهای خود مشکل خواهند داشت.
سپس توجه به سطح قدامی لاله گوش معطوف میشود، جایی که علامتگذاریهایی برای هدایت محل بخیههای Mustardé انجام میشود (به تصویر اتوپلاستی برای Prominauris، قسمت 1 مراجعه کنید). تکنیکهای مختلفی برای این بخش از عمل استفاده میشود، از جمله خالکوبی موقت با رنگ متیلن بلو، قرار دادن سوزنهای زیرپوستی ۱.۵ اینچی ۲۷ گیج در سراسر آنتیهلیکس، و عبور دادن بخیههای موقت راهنما. بخیههای راهنما ممکن است مؤثرترین شبیهسازی بخیههای دائمی موستارد باشند که پس از آنها زده میشوند، و این تکنیک شرح داده خواهد شد.
یک بخیه تکرشتهای، مانند پلیپروپیلن آبی ۴-۰، به صورت افقی بین حفره اسکافوئید و کاسه کونکا، درست پایینتر از محل تقسیم ساقه آنتیهلیکس به ساقههای فوقانی و تحتانی، زده میشود. لقمهها عمود بر آنتیهلیکس گرفته میشوند و از عبور سوزن از پوست خلفی گوش جلوگیری میشود. گره با کشش کافی برای ایجاد چین خوردگی مطلوب آنتیهلیکس زده میشود. ۱ یا ۲ بخیه افقی مشابه دیگر نیز پایینتر از اولی قرار میگیرند، نه در یک خط مستقیم، بلکه یک منحنی ظریف به آنتیهلیکس ایجاد میکنند. یک تشک افقی دیگر نیز اغلب در قسمت قدامی-فوقانی بخیه اول قرار داده میشود تا یک ساق آنتیهلیکال فوقانی ایجاد کند؛ ساق تحتانی معمولاً از قبل به خوبی شکل گرفته است، حتی در بیمارانی که دچار بیرونزدگی شدید هستند. هر تشک افقی باید تقریباً 15 میلیمتر در قسمت قدامی-خلفی و 10 میلیمتر در قسمت فوقانی-فوقانی اندازه داشته باشد، با فاصله 2 میلیمتری بین بخیهها.[2] بخیههای دائمی را میتوان پس از کشیدن بخیههای راهنما قرار داد.و آنتیهلیکس ظاهری رضایتبخش به خود گرفته است.
بخیههای دائمی موستارد ممکن است از همان جنس بخیههای راهنما یا از جنس دیگری استفاده کنند. با این حال، بخیههای نایلونی و بخیههای پلیپروپیلن در یک مطالعه با خطر بیرونزدگی بیشتری نسبت به پلیتترافلوئورواتیلن منبسطشده، پلیدیاکسانون و پلیاستر بافتهشده همراه بودند.[12] نویسندگان دیگر از قرار دادن پیوند پوستی یا یک فلپ پوستی-فاشیال عمیقشده بین بخیهها و محل بسته شدن پوست برای کاهش خطر بیرونزدگی بیشتر حمایت میکنند.[13] از قسمت خلفی لاله گوش، بخیههای دائمی تا حد امکان نزدیک به بخیههای راهنما زده میشوند تا اطمینان حاصل شود که سوزن، پوست قدامی لاله گوش را سوراخ نمیکند. از آنجا که بخیههای دائمی در طرف مقابل لاله گوش نسبت به بخیههای راهنما زده میشوند، برای داشتن همان اثر، باید عمود بر بخیههای راهنما کشیده شوند. هر بخیه دائمی باید تا زمانی که بخیه راهنمای مربوطه شروع به از دست دادن کشش کند، سفت شود. این اصلاح بیش از حد خفیف به حفظ شکل مطلوب آنتیهلیکس پس از عمل کمک میکند.
در صورت لزوم، میتوان بخیههای Furnas را قرار داد (به تصویر اتوپلاستی برای پرومیناوریس، قسمت 2 مراجعه کنید). آنها همیشه باید پس از بخیههای Mustardé قرار گیرند زیرا قرار دادن کاسه گوش در ابتدا، دسترسی به قسمت خلفی غضروف گوش را دشوارتر میکند. این بخیهها همچنین در یک پیکربندی تشک افقی قرار میگیرند، با لقمههایی که در جهت فوقانی-تحتانی در امتداد برجستهترین قسمت کاسه گوش و پریوست ماستوئید گرفته میشوند. لقمههای زده شده روی ماستوئید باید کاملاً به سمت عقب پرتاب شوند تا غضروف کونکا هم به سمت داخل و هم به سمت عقب کشیده شود تا از تنگی کانال شنوایی خارجی در طول عقب رفتن گوش جلوگیری شود.[3] همانند بخیههای Mustardé، باید مراقب بود که سوزن پوست لاله گوش قدامی را سوراخ نکند. معمولاً سه بخیه فورناس مورد نیاز است و معمولاً سادهترین روش این است که قبل از گره زدن، هر سه بخیه زده شود و با دقت کشش گرهها تنظیم شود تا از تغییر شکل کانتور گوش در هنگام قرارگیری آن در ناحیه میانی جلوگیری شود. هنگامی که زائده ماستوئید برجسته است، سفت کردن بیش از حد بخیههای فورناس ممکن است منجر به چین خوردگی غیرطبیعی کاسه گوش بین سیمبا و کاووم کونکا شود.
گاهی اوقات، قرارگیری لاله گوش در ناحیه میانی اثر متناقضی بر لوبول دارد و باعث بیرون زدگی آن به سمت خارج میشود. در این موارد، برداشتن دم حلزونی معمولاً منجر به کاهش برجستگی گوش میشود. پس از عمل، برش پشت گوش با یک بخیه قابل جذب روی یک درن کوچک بسته میشود و یک پانسمان فشاری از نوع ماستوئید قرار میگیرد. درن و پانسمان پس از 24 ساعت برداشته میشوند. برای 1 تا 2 هفته آینده، بیمار همیشه یک هدبند ورزشی روی گوش یا گوشهای عمل شده میپوشد و به ندرت دچار پارگی میشود. پس از این، بیمار فقط به مدت یک ماه دیگر شبها هدبند را میپوشد. همین روش معمولاً برای اتوپلاستی انجام شده برای گوش استال، کریپتوشیا و گوش گل کلمی نیز دنبال میشود.
علاوه بر روشهای بدون غضروف موستارد و فورناس، بسته به ترجیح جراح، تکنیکهای متعدد دیگری نیز ممکن است اضافه یا جایگزین شوند. دیویس برداشتن غضروف کونکا را برای افزایش عقبرفتگی ایجاد شده توسط بخیههای فورناس توصیف کرد. چونگچت از دسترسی به سطح قدامی غضروف گوش برای خط انداختن روی آن و در نتیجه کنترل بهتر ایجاد چین آنتیهلیکال حمایت کرد. با این حال، خط انداختن یا برش غضروف، آن را مستعد ایجاد لبههای تیز با ظاهری غیرطبیعی میکند و برشهای غضروف تمام ضخامت باید در صورت امکان بخیه زده شوند تا از این امر جلوگیری شود (به تصویر اتوپلاستی برای پرومیناوریس، قسمت 2 مراجعه کنید). [14][15]
سایر تکنیکها، از جمله خط انداختن غضروف خلفی و سوهان زدن غضروف، دیگر به طور معمول استفاده نمیشوند. [16][17] یک پیشرفت فنی مهم اخیراً در قالب اتوپلاستی «بدون برش» که توسط فریچ در سال ۱۹۹۵ توسعه داده شد، حاصل شد که قرار گرفتن پشت لاله گوش در معرض برشهای چاقویی را محدود میکند تا امکان قرار دادن بخیههای خردل از راه پوست فراهم شود.[18] این تکنیک برای همه بیماران مناسب نیست، زیرا پرومیناوریسهای شدیدتر هنوز نیاز به رویکرد باز دارند. با این حال، استفاده از بخیههای از راه پوست نیاز به برش و سوراخ کردن گوش را از بین میبرد و در نتیجه ناراحتی بیمار، احتمال عوارض زخم و نیاز به تخلیه یا پانسمان فشاری را کاهش میدهد.
اتوپلاستی برای گوش استال
دفورمیتی گوش استال با باز شدن قسمت فوقانی لبه مارپیچی به دلیل یک ساق آنتیهلیکال نابجا (که به عنوان “میله استال” نیز شناخته میشود) که به سمت خلف و بالا انتشار مییابد، مشخص میشود. باز شدن لبه مارپیچی باعث میشود گوش نوکتیز و جنمانند به نظر برسد و باعث پهن و صاف شدن استخوان کتف شود. میله استال ممکن است علاوه بر دو ساقه آنتیهلیکال طبیعی دیگر ایجاد شود یا جایگزین ساقه بالایی شود. فرض بر این است که بدشکلی گوش استال ناشی از قرارگیری غیرطبیعی عضله عرضی گوش است.صرف نظر ازاز نظر علتشناسی، اصلاح این ناهنجاری با قالبگیری گوش نوزادی بسیار آسانتر از اتوپلاستی در آینده است.
از آنجا که آزاد کردن یک چین از غضروف دشوارتر از ایجاد آن است، ترمیم گوش استال نسبت به قرار دادن ساده بخیههای موستارد برای بازسازی آنتیهلیکال، دشوارتر است. تکنیکهای زیادی برای اصلاح این بدشکلی شرح داده شده است، از تکنیکهای خطکشی و بخیه زدن گرفته تا برداشتن گوهای شکل ساق آنتیهلیکال غیرطبیعی. [20][21] هیچ اجماعی در مورد بهترین روش برای رفع بدشکلی به جز انجام قالبگیری گوش در دوره نوزادی برای رفع نیاز به جراحی در آینده وجود ندارد. [22] یکی از روشهای انجام اتوپلاستی برای گوش استال شامل خطکشی قسمت خلفی میله استال از طریق برش پشت گوش است تا به آن اجازه دهد تا حدودی باز شود و از اصول مورد حمایت چونگچت برای ایجاد آنتیهلیکس استفاده میکند. اگر ساق فوقانی طبیعی آنتیهلیکس وجود نداشته باشد، قرار دادن بخیههای موستارد برای ایجاد آن میتواند به محو کردن میله استال نیز کمک کند.
اگر امتیازدهی ناموفق باشد، گزینه دیگر برداشتن غضروف میله استال، هاشور متقاطع یا حتی برش کامل آن تا زمانی است که قطعات صاف قرار گیرند، سپس آنها را با لاله گوش جایگزین کنید. به عنوان یک روش دیگر، غضروف لاله گوش فوقانی را میتوان از پوست قدامی و خلفی جدا کرد و به صورت خلفی روی خود تا کرد تا به عنوان یک آتل عمل کند و میله استال را صاف کند. با این حال، این تکنیک، تکیهگاه غضروفی را از قسمت فوقانی لاله گوش برمیدارد.[24] با این حال، تکنیک دیگری بر کشش ایجاد شده توسط قرار دادن یک نوار از پریوست برای کشیدن لبه مارپیچی به داخل و صاف کردن میله استال متکی است، که به نظر میرسد در صورت همراهی با بخیههای موستارد برای ایجاد یک ساق ضد مارپیچی فوقانی، بهترین عملکرد را دارد.
اتوپلاستی برای کریپتوشیا
اصلاح کریپتوشیا بر فراهم کردن پوست لازم برای ایجاد شیار پس از لاله گوش در پشت قسمت فوقانی لاله گوش تمرکز دارد، که در طول رشد جنینی از پوست سر جدا نشده است. سادهترین روش برای انجام این کار، برش در امتداد لبه مارپیچی و قرار دادن پیوند پوست در پشت لاله گوش بالایی است. با این حال، پیوند آواسکولار میتواند شیار جدید پشت گوش را منقبض و محو کند. به همین دلیل، تکنیکهای مختلفی برای انتقال پوست از ناحیه اطراف شرح داده شده است.
یکی از این روشها که توسط گروه دکتر کاتلین سی در بیمارستان کودکان سیاتل شرح داده شده است، از یک جفت فلپ سه پره در هم تنیده و زیرسازی پهن برای انتقال نیمی از پوست بین قسمت فوقانی لبه مارپیچی و خط رویش مو به یک نئوسولکوس استفاده میکند و نیاز به پیوند پوست را برطرف میکند.[26] طراحی دقیق فلپ و بسته شدن پلکانی نقاط سه پره از انتقال فولیکولهای مو به نئوسولکوس جلوگیری کرده و خطر باز شدن زخم را کاهش میدهد (به تصویر. بازسازی کریپتوتیا مراجعه کنید). تکنیک دیگری از یک فلپ کایت پوستی-فاشیال برای انتقال پوست از قسمت تحتانی شیار پشت گوش به داخل شیار جدید استفاده میکند که عملاً معادل پیوند پوست عروقی است.[27] در این روش، از یک پایه فاسیای ماستوئیدی حاوی هیچ رگ خونی نامگذاری شده برای تزریق به پاروی پوستی بیضوی استفاده میشود که سپس به محل گیرنده چرخانده میشود.
بازسازی میکروتیا
روشهای بیشماری که برای ترمیم میکروتیا شرح داده شده است، از چندین رسانه مختلف استفاده میکند، از پروتزهای چسبنده یا مغناطیسی گرفته تا ایمپلنتهای آماده یا چاپ سهبعدی گرفته تا ساختارهای غضروف دندهای با فلپهای فاسیای تمپوروپاریتال و پیوند پوست.[28][29][30] روش خاص باید به صورت جداگانه انتخاب شود، بسته به مجموعه مهارت جراح و خواستههای بیمار، وضعیت سلامت، سطح فعالیت، توانایی مشارکت در مراقبت و بدشکلی خاص. شدت میکروتیا اغلب با استفاده از سیستم طبقهبندی مارکس توصیف میشود، که در آن بدشکلیهای درجه III رایجترین مواردی هستند که باید با جراحی درمان شوند. بدشکلیهای درجه I با لاله گوش حداقل 2 انحراف معیار کمتر از اندازه طبیعی مشخص میشوند، اما همچنان تمام زیرواحدهای طبیعی لاله گوش را دارند. لاله گوش با بدشکلی درجه II نیز کوچک است، اما برخی از زیرواحدها توسعه نیافته یا وجود ندارند. بدشکلیهای درجه III شامل حداقل رشد غضروف لاله گوش و لوبول با موقعیت نامناسب است و بدشکلیهای درجه IV دارای حداقل بافت لاله گوش، در صورت وجود، هستند. بدشکلیهای درجه IV همچنین به عنوان “آنوتیا” شناخته میشوند (به تصویر مراجعه کنید. طبقهبندی مارکس از میکروتیا). [31]
از آنجا که بازسازی بخشهای بزرگی از لاله گوش، یا در واقع کل لاله گوش، اغلب یک عمل پیچیده و چند مرحلهای است، در حالت ایدهآل باید توسط یک تیم بین حرفهای با تجربه گسترده در تکنیکهای مربوطه و حجم بالایی از بیماران انجام شود. با این حال، رویکردهای مورد استفاده برای ترمیم میکروتیا به طور گسترده قابل اجرا هستند و همچنین برای بازسازی نقصهای بافتی ناشی از سرطان، سوختگی و آسیبهای تروماتیک استفاده میشوند.[32] برای شرح مفصلی از رویههای مورد استفاده در بازسازی میکروتیا، لطفاً به «میکروتیای گوش» نوشته جی اندروز و همکاران مراجعه کنید.به طور خلاصه، ترمیم جراحی میکروتیا مورد نیاز است
این روش شامل قرار دادن یک سازه لاله گوش برای جایگزینی غضروف از دست رفته و ایجاد داربستی است که پوست و بافت نرم را میتوان روی آن قرار داد تا لاله گوش جدید تشکیل شود. این داربست ممکن است مصنوعی – پلی اتیلن، پلی کاپرولاکتون یا سایر مواد – یا اتولوگ، معمولاً غضروف دندهای باشد. توصیفات اولیه تانزر و برنت از ترمیم میکروتیا مبتنی بر غضروف دندهای نیاز به 4 روش داشت: ایجاد و قرار دادن یک داربست لاله گوش، جابجایی لوبول، بالا بردن سازه و ایجاد تراگوس (به تصویر. تکنیکهای بازسازی دنده میکروتیا مراجعه کنید).اصلاحات فنی بیشتر منجر به ادغام عملیات در 2 مرحله شد که میتواند برای بازسازی با غضروف دندهای (روش ناگاتا) یا با پروتز کاشته شده (روش رینیش) استفاده شود: قرار دادن سازه (شامل تراگوس) و جابجایی لوبول و سپس بالا بردن سازه (به تصویر. بازسازی میکروتیا مراجعه کنید).[5][34] با این حال، در سال 2022، بازسازی میکروتیا با اولین استفاده از چاپ زیستی سلولی برای تولید یک ساختار اتولوگ بدون نیاز به غضروف دندهای، جهش تکنولوژیکی عظیمی را به جلو برد.
اتوپلاستی برای گوش گل کلمی
تکنیک جراحی انتخاب شده برای بیماری با بدشکلی گوش گل کلمی در درجه اول به میزان و محل فیبروز غضروف در لاله گوش و میزان انقباض پوست و بافت نرم، در صورت وجود، بستگی دارد. غضروف فیبری ممکن است با استفاده از چاقوی جراحی یا کورت به شکل طبیعی یا تقریباً طبیعی برای بدشکلیهای خفیف تا متوسط که خطوط لاله گوش را تغییر میدهند اما خطوط بیرونی لاله گوش را تغییر نمیدهند، تراشیده شود. در بدشکلیهای طولانی مدت، به ویژه در بیماران مسنتر، غضروف فیبری ممکن است در داخل خود دچار کلسیفیکاسیون شود و نیاز به مته گوششناسی داشته باشد (به تصویر مراجعه کنید. ترمیم جراحی گوش گل کلمی). اگر فقط غضروف کونکا آسیب دیده باشد، معمولاً میتوان آن را به طور کامل و بدون هیچ گونه تأثیر نامطلوبی بر ظاهر یا پشتیبانی لاله گوش برداشت. برشهای مورد استفاده برای جراحی اکسپوز ممکن است در محل اتصال آنتیهلیکس و کاسه حلزونی برای دسترسی به کونکا یا در امتداد لبه داخلی لبه حلزونی برای دسترسی به حفره اسکافوئید و آنتیهلیکس قرار گیرند.
همچنین میتوان از رویکرد پس از گوش استفاده کرد، همانطور که برای اتوپلاستی برای پرومیناوریس استفاده میشود، که دسترسی به خود مارپیچ را فراهم میکند. در بسیاری از موارد، اصلاح اعوجاج لبه حلزونی را میتوان به سادگی با برش در امتداد وجه داخلی غضروف حلزونی انجام داد، که تنشی را که در طول انقباض اسکار ایجاد شده است، آزاد میکند. پس از برداشتن یا تغییر شکل غضروف غیرطبیعی، ممکن است بخیههای موستارد یا فورناس برای طبیعیتر کردن بیشتر کانتور گوش لازم باشد.[36] برای بدشکلیهای شدیدتر، چه با تخریب گسترده غضروف یا انقباض بافت نرم، ممکن است فلپهای پوستی پس از گوش یا بازسازی با غضروف حلزونی طرف مقابل، غضروف سپتوم بینی یا غضروف دندهای، با پیروی از اصول شرح داده شده در بالا برای بازسازی میکروتیا، مورد نیاز باشد.[37] از همه مهمتر، اتوپلاستی برای گوش گل کلمی عموماً تا زمانی که بیمار از انجام فعالیتهایی که منجر به آسیب لاله گوش میشوند، خودداری کند، به تعویق میافتد. برای شرح مفصلی از روشهای مورد استفاده در بازسازی گوش گل کلمی، لطفاً به «گوش گل کلمی» نوشته BC Patel و همکاران مراجعه کنید.
قالبگیری غیرجراحی گوش
استفاده از اسپلینتهای خارجی برای گوش بدشکل مادرزادی طی 4 تا 6 هفته، بیش از 90٪ احتمال ایجاد بهبود قابل توجه یا حتی ایجاد یک کانتور طبیعی لاله گوش را در صورت انتخاب مناسب بیمار فراهم میکند.[39] از آنجا که قالبگیری مؤثر گوش نیاز به سطح کافی بالایی از استروژنهای مادری دارد تا غضروف الاستیک لاله گوش را انعطافپذیر نگه دارد، دوره درمان در حالت ایدهآل باید از 3 هفتگی شروع شود. سیستمهای قالبگیری گوش موجود در بازار معمولاً از یک گهواره سیلاستیک تشکیل شدهاند که به پوست اطراف گوش میچسبد و از جمعکنندهها یا کانفورمرها که متعاقباً برای کانتور کردن مناسب لاله گوش قرار میگیرند، پشتیبانی میکند. سپس یک پوشش بیرونی برای تثبیت دستگاه روی گهواره قرار داده میشود (به تصویر مراجعه کنید. قالبگیری گوش).
کوتاه کردن مو و استفاده از چسب پوست، احتمال باقی ماندن دستگاه را به مدت ۲ هفته لازم تا اولین ویزیت پیگیری که در آن دستگاه برداشته میشود و گوش برای پیشرفت معاینه میشود، بهبود میبخشد. معمولاً به دلیل رشد موقت بیمار، یک دستگاه بزرگتر قرار داده میشود و ۲ هفته بعد، ویزیت پیگیری دیگری انجام میشود. این توالی تا زمانی که نتایج مطلوب حاصل شود یا پیشرفت بیشتری حاصل نشود، تکرار میشود، که معمولاً حدود ۶ هفته طول میکشد. میزان رضایت بسیار بالا است و تنها عوارض احتمالی، سوزش ناشی از چسب و ساییدگی یا ایسکمی فشاری ناشی از جمعکنندهها و کانفورمرها است.
عوارض
عوارض اتوپلاستی به صورت زودرس یا دیررس طبقهبندی میشوند. عوارض زودرس معمولاً ناشی از مشکلات بهبود زخم هستند، در حالی که عوارض دیررس عموماً منعکس کننده مشکلات ساختاری هستند.
عوارض جانبی
نگرانکنندهترین عارضه اولیه پس از جراحی زیبایی گوش (اتوپلاستی)، ایجاد هماتوم است که در صورت عدم درمان، ممکن است منجر به عفونت زخم، پریکندریت یا نکروز غضروف شود. هر یک از این شرایط ممکن است منجر به تحلیل غضروف یا حتی فیبروز شود و در نهایت به بدشکلی گوش به شکل گل کلم منجر شود. به همین دلیل، معمولاً یک درن کوچک و یک پانسمان فشاری به مدت 24 تا 48 ساعت پس از عمل در محل باقی میمانند. با این حال، پانسمان فشاری در صورت اعمال بیش از حد محکم ممکن است باعث نکروز پوست شود. افزایش درد در 24 تا 72 ساعت اول پس از جراحی باید نگرانی در مورد هماتوم و برداشتن پانسمان برای معاینه را ایجاد کند. در حالی که ضربه به گوش در دوره اولیه پس از عمل ممکن است باعث ایجاد هماتوم یا حتی پارگی بخیه کانتورینگ شود، بیشتر هماتومها ناشی از افزایش گذرای فشار خون و هموستاز ناکافی هستند. عدم تقارن قابل توجه ادم و اکیموز گوش در ۲۴ تا ۴۸ ساعت اول، به ویژه همراه با لرزش و تب، نشان میدهد که ممکن است آسپیراسیون یا حتی باز کردن برش برای تخلیه مایع ضروری باشد.
ایجاد درد، قرمزی و ادم گوش بیش از ۲ تا ۳ روز پس از جراحی، بیشتر نشان دهنده پریکندریت است تا هماتوم، به خصوص اگر قرمزی و ادم به لوبول، جایی که غضروف وجود ندارد، محدود شود (به تصویر مراجعه کنید. پریکندریت پس از عمل). بیمارانی که دچار پریکندریت یا کندریت پس از عمل میشوند، بسته به شدت عفونت و سرعت پاسخ اولیه، باید آنتیبیوتیک خوراکی یا داخل وریدی دریافت کنند. شایعترین پاتوژن جدا شده، سودوموناس آئروژینوزا است که حتی در موارد کودکان، بهتر است با فلوروکینولونهایی مانند سیپروفلوکساسین درمان شود.
در بازسازی میکروتیا، نکروز پوست و غضروف اغلب در ناحیه مارپیچ فوقانی ایجاد میشود، جایی که فشار و پرفیوژن ضعیف ممکن است منجر به باز شدن زخم شود. با این حال، عفونت با سودوموناس نیز ممکن است رخ دهد. این عوارض معمولاً با جابجایی یک فلپ فاسیای تمپوروپاریتال برطرف میشوند، که خونرسانی سالم را بازیابی میکند و بستری عروقی برای پیوند پوست و هرگونه آنتیبیوتیک مورد نیاز فراهم میکند.
عوارض دیررس
شایعترین عارضه دیررس اتوپلاستی، نارضایتی از زیبایی گوش یا گوشهای عمل شده است.[7] این امر میتواند به دلایل مختلفی رخ دهد، از عدم تنظیم برجستگیهای گوش چپ و راست در حاشیه خطای 3 میلیمتری گرفته تا جایگذاری نادرست بخیهها که منجر به ناهنجاریهای کانتور یا کاهش ناکافی برجستگی گوش میشود. نمونههای رایج شامل بدشکلی “مارپیچ پنهان” است که در آن سفت شدن بیش از حد بخیههای موستارد منجر به برجستگی آنتیهلیکال بزرگتر از مارپیچ میشود. این غیرطبیعی به نظر میرسد زیرا مارپیچ از نمای روبرو قابل مشاهده نیست. جابجایی بخیههای موستارد همچنین ممکن است باعث بدشکلی “عمودی” شود، که در آن آنتیهلیکس به جای اینکه شکل منحنی ملایمی که معمولاً دارد را داشته باشد، به یک برآمدگی عمودی غیرطبیعی و مستقیم تبدیل میشود.
بدشکلی “گوش تلفنی” ناشی از سفت شدن بیش از حد بخیه مرکزی فورناس نسبت به بخیههای فوقانی و تحتانی است که باعث میشود قطبهای فوقانی و تحتانی لاله گوش به سمت بیرون خم شوند و شبیه منحنی یک گوشی تلفن سیمی شوند. به طور کمتر رایج، بدشکلی گوش تلفنی همچنین ممکن است در اثر برداشتن بیش از حد غضروف از قسمت مرکزی کاسه گوش ایجاد شود، در نتیجه باعث عقب رفتن نامتناسب کونکای مرکزی میشود. از سوی دیگر، بدشکلی گوش تلفنی معکوس زمانی رخ میدهد که بخیههای فورناس فوقانی و تحتانی نسبت به بخیه مرکزی خیلی محکم بسته شوند. جهت نادرست بخیههای Furnas ممکن است لاله گوش را به سمت جلو بکشد، که میتواند باعث فشرده شدن قسمت غضروفی مجرای شنوایی خارجی شود و در صورت شدید بودن موقعیت نامناسب، منجر به کاهش شنوایی هدایتی شود.
هنگامی که تمام بخیهها به درستی قرار داده شوند و برجستگی لاله گوش کاهش یابد، اما لوبول به طور مناسب به سمت داخل متمایل نشود، ظاهر حاصل به عنوان “لوبول برجسته” شناخته میشود. این مشکل با برداشتن دم حلزونی غضروفی، که معمولاً ساختاری است که حتی پس از میانی شدن لاله گوش، همچنان به سمت خارج به لوبول فشار میآورد، به طور مؤثر اصلاح میشود. فرض کنید پس از فروکش کردن ادم بعد از عمل و عدم استفاده از هدبند، یک بدشکلی آشکار شود. در این صورت، جراحی اصلاحی باید زودتر انجام شود، زیرا ایجاد اسکار پیشرونده ممکن است بر سهولت انجام عمل اصلاح تأثیر بگذارد.
بازسازی میکروتیا مجموعهای از عوارض دیررس را که میتواند با ساختار لاله گوش رخ دهد، منحصر به فرد میکند. ضربه به لاله گوش بازسازی شده، چه غضروفی و چه مصنوعی، میتواند منجر به نکروز پوست و نمایان شدن ایمپلنت و متعاقباً تحلیل – در صورت استفاده از غضروف دندهای – یا عفونت شود. حتی بدون ضربه خارجی، جابجایی و بیرون زدگی ایمپلنت نیز خطراتی دارد. با این حال،
میزان بیرون زدگی و بیرون زدگی ایمپلنت با ساختارهای غضروف دندهای کمتر از پلیاتیلن متخلخل است.[28]
انواع دیگر عوارض
فراتر از عوارض خاص گوش، عوارض جانبی شایعتری نیز ممکن است پس از اتوپلاستی رخ دهد. این عوارض شامل حساسیت یا حساسیت طولانی مدت، بیرون زدگی بخیه و جای زخم ناخوشایند است. درد یا حساسیت مزمن معمولاً خود به خود برطرف میشود، اگرچه ممکن است ماهها یا حتی سالها طول بکشد تا این اتفاق بیفتد و هنگام استفاده از تکنیکهای نمرهدهی قدامی، ممکن است شیوع این عارضه بیشتر باشد.[40] هنگامی که بخیهها بیرون زده میشوند، معمولاً میتوان آنها را بدون هیچ تغییری در کانتور لاله گوش برداشت، زیرا پس از چند هفته، جای زخم، غضروف را در شکل پس از عمل خود بیشتر از بخیهها نگه میدارد. از آنجایی که اکثر اتوپلاستی از طریق برشهای پس از گوش انجام میشود، جای زخم خفیف تا متوسط به طور کلی مشکلی ایجاد نمیکند. با این حال، بیماران مستعد ابتلا به کلوئید ممکن است پس از جراحی از این عارضه رنج ببرند. به همین ترتیب، غضروف گوش در صورت آسیبدیدگی مستعد فیبروز است و برخی از بیماران ممکن است پس از عمل، به ویژه پس از اصلاح بدشکلی گوش گل کلمی قبلی، دچار بدشکلی گوش گل کلمی شوند.
اهمیت بالینی
اتوپلاستی یک مهارت حیاتی برای جراحان پلاستیک، متخصصان گوش و حلق و بینی، جراحان دهان و فک و صورت و جراحان پلاستیک صورت است. بازگرداندن ظاهر طبیعی گوش میتواند به طور قابل توجهی بر کیفیت زندگی بیمار تأثیر بگذارد، چه اصلاح بدشکلی گوش افتاده، گوش گل کلمی یا میکروتیا. [36][41][42] در مورد ناهنجاریهای مادرزادی جزئی گوش، شروع زودهنگام قالبگیری گوش بسیار مهم است. پس از 2 تا 3 هفتگی، بیماران مبتلا به بدشکلی گوش معمولاً باید حداقل تا سن 5 یا 6 سالگی برای انجام جراحی صبر کنند. اتوپلاستی استاندارد با بخیههای Furnas و Mustardé برای پرومیناوریس توسط بسیاری از جراحان پلاستیک، متخصصان گوش و حلق و بینی، جراحان دهان و فک و صورت و جراحان پلاستیک صورت ارائه میشود. با این حال، روشهای پیچیدهتر، مانند بازسازی گوشهای میکروتیک یا اصلاح بدشکلی گوش گل کلمی، به دلیل پیچیدگی و تمایل به ایجاد عوارض، فقط باید توسط جراحانی انجام شود که در تکنیکهای لازم تجربه دارند.
بهبود نتایج تیم مراقبتهای بهداشتی
اتوپلاستی برای بهینهسازی نتایج و تضمین ایمنی، نیاز به یک رویکرد مشارکتی و بیمار محور دارد. پزشکان و جراحان باید دانش پیشرفتهای در مورد آناتومی گوش داشته باشند و بر تکنیکهای جراحی تسلط داشته باشند تا روشهای اتوپلاستی را با آناتومی و اهداف زیباییشناختی منحصر به فرد هر بیمار تطبیق دهند. استراتژیهای قبل از عمل شامل ارزیابی کامل بیمار، تعیین انتظارات واقعبینانه و برنامهریزی دقیق جراحی است. پرستاران و پزشکان متخصص نقش کلیدی در آموزش قبل و بعد از عمل دارند و اطمینان حاصل میکنند که بیماران و خانوادهها روش، روند بهبودی و علائم عوارضی مانند عفونت یا هماتوم را درک میکنند. داروسازان با ارائه مشاوره در مورد مدیریت داروهای قبل از عمل، از جمله کنترل درد و استراتژیهای پیشگیری از عفونت، مشارکت میکنند.
ارتباط بین حرفهای و هماهنگی مراقبت برای حفظ یک تلاش تیمی منسجم حیاتی است. ارتباط موثر بین تیم جراحی، متخصصان بیهوشی و کادر پرستاری، روند روان عملهای حین عمل و مراقبتهای فوری پس از عمل را تضمین میکند. هماهنگی مراقبت تا پیگیری سرپایی بیمار نیز گسترش مییابد، جایی که پرستاران بر بهبود زخم نظارت دارند و آموزش را تقویت میکنند در حالی که پزشکان نتایج جراحی را ارزیابی کرده و به نگرانیهای بیمار رسیدگی میکنند. با تقویت همکاری، بهرهگیری از تخصص هر یک از اعضای تیم و اولویت دادن به مراقبت بیمار محور، متخصصان سلامت میتوانند رضایت بیمار، ایمنی و موفقیت کلی جراحی در جراحی زیبایی گوش (اتوپلاستی) را افزایش دهند.